Trapianti di epatociti provenienti da donatori
Alcuni studi clinici preliminari hanno avuto un parziale successo nella cura di epatite cronica trapiantando epatociti provenienti da donatori nel fegato di pazienti. Tuttavia, rimangono diversi ostacoli significativi in questo approccio
L’attecchimento e l'integrazione (o l'innesto) di queste nuove cellule nel tessuto epatico è spesso molto scarso, a causa delle condizioni estreme del fegato lesionato. I ricercatori stanno studiando metodi per superare questo problema, ad esempio incapsulando le cellule del donatore in una sostanza protettiva. Un'alternativa che stanno valutando è quella di trapiantare simultaneamente epatociti e cellule che sopprimono la risposta infiammatoria; questo potrebbe potenzialmente ridurre il rischio di rigetto del trapianto.
Utilizzare le cellule staminali per generare cellule adatteal trapianto
Una barriera importante alla fattibilità dei trapianti di cellule come cura per la cirrosi è che richiedono una quantità cospicua di cellule nuove che non sono facilmente disponibili. Le cellule staminali, come le cellule staminali pluripotenti indotte (iPS) o le cellule epatiche progenitrici, in combinazione con nuove tecniche di colture cellulari per far crescere cellulein laboratorio, potrebbero offrire un aiuto significativo per generare un numero sufficiente di epatociti per i trapianti. Utilizzare le iPS per generare nuovi epatociti potrebbe anche esser d’aiuto per evitare l'attacco da parte del sistema immunitario, dato chele iPS possono essere derivate dalle cellule del paziente stesso, come le cellule della pelle. I ricercatori stanno anche studiando se le tecniche di ingegneria tissutale possano essere utilizzate per modificare le cellule prima del trapianto, al fine di ridurre il rischio di rigetto.
Rimangono Diversi interrogativi essenziali sono da risolvere prima di poter usare nell’applicazione clinica i trapianti di epatociti generati dalle cellule staminali. Sarà importante confermare che gli epatociti derivati dalle cellule staminali siano sicuri da utilizzare e che funzionino come epatociti normali. Se queste cellule verranno approvate per applicazioni cliniche, dovranno essere effettuati studi a più lungo termine per valutarne sicurezza ed efficacia.
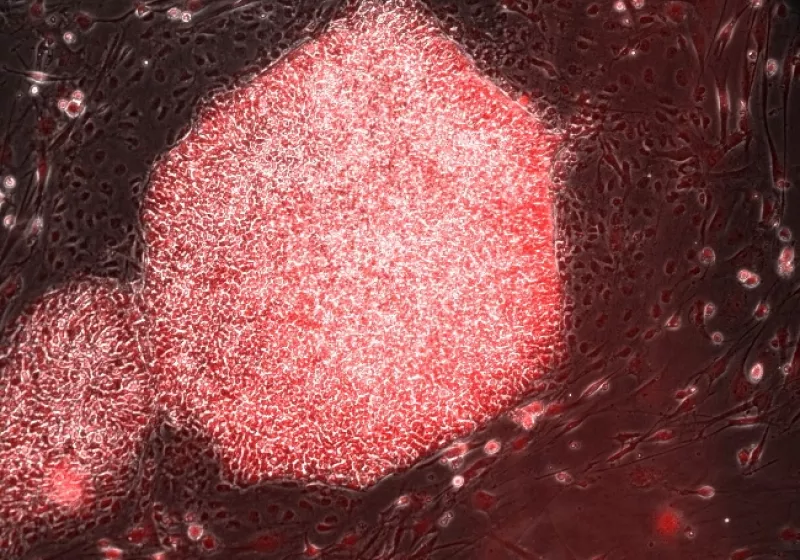
Cellule progenitrici epatiche
I ricercatori hanno identificato le cellule progenitrici del fegato - dei precursori cellulari che possono produrre nuovi epatociti. Si stanno attualmente intraprendendo studi per capire se queste cellule possano esser usate come strumento investigativo di ricerca e per curare pazienti con malattie croniche del fegato.
I ricercatori hanno stabilito tecniche per identificare ed isolare le cellule staminali epatiche dal tessuto del donatore; per farle crescere in laboratorio sotto forma di organoidi (modelli tridimensionali cellulari di organi, che possono essere cresciuti e mantenuti in laboratorio). Essendo modelli tridimensionali, gli organoidi ricalcano meglio l’ambiente naturale del fegato rispetto alle colture cellulari (bidimensionali) tradizionali. Le cellule negli organoidi possono crescere rapidamente e in modo costante e stabile. Gli organoidi possono essere utilizzati per studiare nuove terapie e per ricreare e comprendere i meccanismi della malattia epatica. Nel lungo termine, gli organoidi di cellule progenitrici epatiche potrebbero fornire una fonte di tessuto per trapianti clinici. Alcuni studi su topi in cui sono state usate cellule umane suggeriscono che questa sia una strada promettente per la ricerca.
Utilizzare le cellule immunitarie per cambiare l'ambiente epatico danneggiato
Un'altra strada verso nuove terapie potrebbe essere l'uso di terapie cellulari che colpiscano l’ambiente danneggiato del fegato per ridurre l’imfiammazione ela fibrosi, incoraggiando così la rigenerazione del tessuto epatico rimanente. A tal fine, varie tipologie di cellule sono attualmente oggetto di studi clinici in base alla loro funzione fisiologica (naturale) nel corpo.
I macrofagi sono un tipo di cellula immunitaria che ripulisce il corpo dalle cellule morte e dai detriti lasciati dopo un'infezione o una lesione. I macrofagi possono anche promuovere la rigenerazione. La terapia con macrofagi è potenzialmente promettente per aiutare a riparare il tessuto epatico danneggiato. Le cellule del sangue conosciute come monociti (precursori dei macrofagi) possono essere isolate e modificate in laboratorio per produrre grandi quantità di macrofagi, i quali si è visto esser importanti per curare la fibrosi del fegato.
Studi recenti hanno indicato che i macrofagi secernono enzimi che rompono direttamente il tessuto fibrotico e aiutano a rimuovere le cellule che generano in primo luogo la fibrosi stessa.
Quando è stata provata su topi con fegato danneggiato, la terapia con macrofagi ha mostrato ruoli benefici sia nel’arrestare la formazione fibrotica, sia nel promuovere la rigenerazione del fegato. Quando il tessuto fibrotico diminuisce, il fegato funziona meglio.
I macrofagi umani sono stati valutati in studi clinici e hanno dimostrato di essere sicuri per esser usati in pazienti cirrotici.Questi macrofagi sono attualmente in fase di sperimentazione per determinare se sono più efficaci rispetto alla terapia attuale nel migliorare la funzionalità del fegato inpazienti con cirrosi.
I macrofagi rappresentano una terapia cellulare interessante perchè possono essere derivati dalle cellule del sangue del paziente stesso e quindi non sarerebbero rigettati dal sistema immunitario, cosa che succede ogni tanto con i trapianti di organi.